پسوریازیس؛ علائم، علل و راههای درمان
پسوریازیس یا بیماری صدف پوستی یک بیماری خودایمنی مزمن است که در آن تکثیر سریع سلولهای پوستی باعث پوستهپوسته شدن سطح پوست میشود. در این بیماری، لکههای ضخیم، قرمز رنگ و ملتهبی روی سطح پوست ایجاد میشوند که با پوستههای سفید-نقرهای پوشیده شدهاند و گاهی ممکن است خونریزی داشته باشند. در این مقاله از مجله زیوش، علائم بیماری پسوریازیس، انواع آن، تشخیص، علت، و درمان این بیماری را مرور میکنیم.
فهرست مطالب
علائم پسوریازیس
علائم بیماری صدف پوستی از فردی به فرد دیگر متفاوت است و به نوع پسوریازیس بستگی دارد. علائم میتوانند در حد چند پوسته روی سر یا آرنج باشند و یا حتی قسمت بیشتری از پوست و بیشتر بدن را درگیر کنند.
شایعترین علایم در پسوریازیس پلاکی عبارتند از:
- لکههای برآمده و ملتهب پوستی که در پوست روشن به رنگ قرمز و در پوست تیره به رنگ قهوهای یا بنفش هستند.
- وجود پوستهها یا پلاکهای سفید-نقرهای روی لکههای قرمز یا پوستههای خاکستری روی لکههای بنفش و قهوهای
- خشکی پوست که ممکن است باعث ترک خوردن و خونریزی شود
- احساس درد، خارش و سوزش اطراف لکهها
- ضخیم شدن و حفرهدار شدن ناخنها
- درد و تورم مفاصل
دقت کنید که ممکن است همه این علائم بروز نکنند. همچنین در صورت ابتلا به انواع غیر شایعتر پسوریازیس، ممکن است علائم کاملاً متفاوت باشند. لکهها معمولاً روی مفاصل مانند آرنج و زانو ایجاد میشوند. با این وجود، ممکن است در هر نقطه دیگری مانند دستها، پاها، گردن، پوست سر و صورت ظاهر شوند. انواعی از بیماری صدف پوستی که شیوع کمتری دارند میتوانند دهان و نواحی تناسلی را هم درگیر کنند. مشکلات ظاهری و فیزیکی که این بیماری بهوجود میآورد، ممکن است باعث اضطراب و حتی افسردگی در فرد مبتلا شود.
خلاصه: علائم پسوریازیس پلاکی عبارتند از لکههای برآمده قرمز رنگ که با پوستههای سفیدنقرهای پوشیده شدهاند، درد، خارش و سوزش لکه ها، ضخیم یا حفرهدار شدن ناخنها و درد و تورم مفاصل.
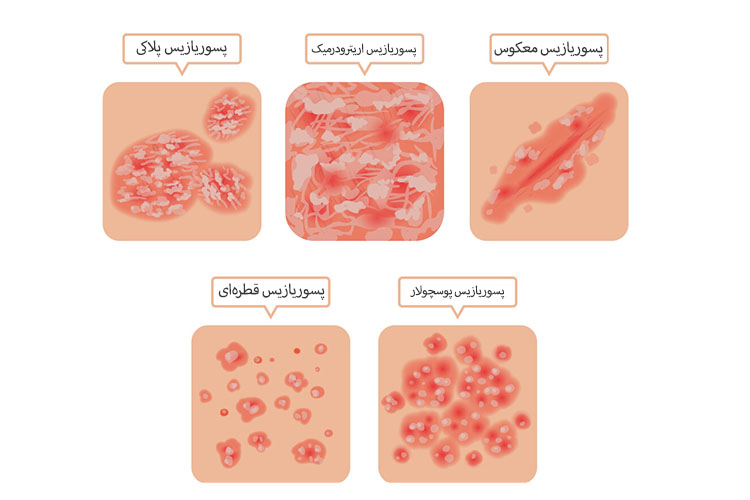
انواع پسوریازیس
پنج نوع از بیماری خودایمنی پسوریازیس وجود دارد:
1. پسوریازیس پلاکی
پسوریازیس پلاکی شایعترین نوع پسوریازیس است. 80 تا 90 درصد مبتلایان به این نوع از پسوریازیس مبتلا هستند. این بیماری باعث ایجاد لکههای قرمز و ملتهب روی پوست روشن و لکههای بنفش یا قهوهای روی پوست تیرهتر میشود. این تفاوت در رنگ لکهها تشخیص بیماری در افراد با پوست تیره را سختتر میکند. لکهها اغلب با پوستهها یا پلاکهای سفید-نقرهای پوشیده شدهاند و اغلب روی پوستهای تیرهتر شدت بیشتری دارند. این پلاکها معمولاً روی آرنج، زانو و پوست سر دیده میشوند.
2. پسوریازیس قطرهای (Guttate)
پسوریازیس قطرهای معمولاً در دوران کودکی دیده میشود و باعث ایجاد لکههای کوچک صورتی یا بنفش میشود. رایجترین محلهای درگیری تنه، بازوها و پاها هستند. برعکس پسوریازیس پلاکی، لکهها معمولاً ضخیم و برجسته نیستند.
3. پسوریازیس پوسچولار
پسوریازیس پوسچولار در بزرگسالان رایجتر است و باعث ایجاد تاولهای سفید و چرکی و ایجاد نواحی وسیع ملتهب به رنگ قرمز یا بنفش (بسته به رنگ پوست) روی سطح پوست میشود. پسوریازیس پوسچولار معمولاً به نواحی کوچکتر بدن مانند دستها یا پاها محدود میشود، ولی میتواند گسترده هم باشد.
4. پسوریازیس معکوس
پسوریازیس معکوس یا فلکسورال باعث ایجاد لکههای قرمزرنگ، ملتهب و براق در نواحی مانند زیر بغل، زیر پستانها، کشاله ران یا اطراف چینهای پوستی ناحیه تناسلی میشود.
5. پسوریازیس اریترودرمیک (Erythrodermic)
این یک نوع شدید و بسیار نادر پسوریازیس است که اغلب به طور همزمان بخشهای بزرگی از بدن را درگیر میکند. ظاهر آن شبیه آفتاب سوختگی است و پوستههای ایجاد شده اغلب به شکل صفحهها یا تکههای بزرگی از پوست جدا میشوند. در این نوع از پسوریازیس امکان بروز تب و کسالت شدید هم وجود دارد. این نوع از بیماری میتواند کشنده باشد و بیمار باید فوراً به پزشک مراجعه کند.
خلاصه: انواع بیماری پسوریازیس عبارتند از پسوریازیس پلاکی، پسوریازیس قطرهای، پسوریازیس پوسچولار، پسوریازیس معکوس و پسوریازیس اریترودرمیک.
مطالعه بیشتر: با بیماری آرتریت پسوریاتیک آشنا شوید!
تشخیص پسوریازیس
این بیماری با معاینه فیزیکی یا نمونهبرداری از ضایعات پوستی تشخیص داده میشود.
1. معاینه فیزیکی
اکثر پزشکان میتوانند با یک معاینه فیزیکی ساده، بیماری را تشخیص دهند. علائم بیماری صدف پوستی معمولاً واضح هستند و بیماری به راحتی از سایر بیماریهای با علایم مشابه قابل تشخیص است. در طی معاینه فیزیکی، باید تمامی نواحی مبتلا را به پزشک نشان دهید. همچنین اگر هر یک از افراد خانواده شما این بیماری را دارند به پزشک اطلاع دهید.
2. نمونه برداری
اگر علایم مبهم باشند یا اگر پزشک بخواهد از تشخیص خود مطمئن شود، ممکن است نمونه کوچکی از پوست شما بردارد. نمونهبرداری در مطب پزشک و در همان روز ویزیت قابلانجام است. پزشک یک داروی بیحسکننده موضعی را به پوست شما تزریق میکند تا درد نمونهبرداری کمتر شود. سپس نمونه را برای بررسی با میکروسکوپ به آزمایشگاه میفرستد. این بررسی میتواند نوع پسوریازیس شما را تشخیص دهد و سایر بیماریها یا عفونتهای ممکن را رد کند.
خلاصه: تشخیص پسوریازیس از طریق معاینه فیزیکی و نمونه برداری از ضایعات پوستی است.
دلایل ابتلا به پسوریازیس
علت مشخصی برای این بیماری یافت نشده است. با این حال، سیستم ایمنی بدن و ژنتیک در بروز این بیماری نقش دارند:
1. سیستم ایمنی
پسوریازیس یک بیماری خودایمنی است که در آن بدن به خود حمله میکند. در بیماری خودایمنی پسوریازیس، گروهی از گلبولهای سفید خون به نام سلولهای T به اشتباه به سلولهای پوست شما حمله میکنند. به طور کلی، گلبولهای سفید خون وظیفه حمله به باکتریهای مهاجم و از بین بردن آنها و در نهایت دفاع از بدن در برابر عفونتها را دارند. حمله نابجای سیستم ایمنی به سلولهای پوست باعث افزایش سرعت تکثیر این سلولها میشود. این باعث میشود سلولهای جدید با سرعت خیلی زیادی تکامل پیدا کنند و به سمت سطح پوست هل داده شوند، سپس در آنجا روی هم انباشته شوند. این فرآیند منجر به تشکیل لکههای پسوریازیس میشود.
2. ژنتیک
برخی از افراد، ژنهایی را به ارث میبرند که احتمال ابتلا به بیماری صدف پوستی را در آنها افزایش میدهد. بر اساس تحقیقات، اگر یکی از اعضای نزدیک خانواده شما به این بیماری پوستی مبتلا باشد، شما نیز در معرض ابتلا به پسوریازیس هستید.
خلاصه: ژنتیک و سیستم ایمنی بدن در بروز بیماری پسوریازیس نقش دارند.
درمان پسوریازیس
پسوریازیس یک بیماری التهابی مزمن است که درمان قطعی ندارد و هدف از درمان صرفاً کاهش التهاب و پوستهها، آهسته کردن رشد سلولهای پوستی، و از بین بردن پلاکها است. انواع درمانهای پسوریازیس در زیر شرح داده شدهاند:
1. درمان های موضعی
کرمها و پمادهایی که مستقیماً روی پوست مالیده میشوند میتوانند برای تسکین پسوریازیس خفیف تا متوسط مفید باشند. درمانهای موضعی پسوریازیس شامل کورتیکواستروئیدهای موضعی (مانند بتامتازون)، رتینوئیدهای موضعی، آنترالین، آنالوگهای ویتامین D، سالیسیلیک اسید، مرطوبکنندهها و بهترین شامپوهای پسوریازیس هستند.
2. داروهای خوراکی یا تزریقی
اگر پسوریازیس متوسط تا شدید داشته باشید یا سایر درمانها برای شما نتیجهبخش نباشند، ممکن است نیاز به استفاده از داروهای خوراکی یا تزریقی داشته باشید. بسیاری از این داروها میتوانند عوارض جانبی شدیدی ایجاد کنند. بنابراین، پزشکان معمولاً آنها را برای مدت کوتاهی تجویز میکنند. این داروها شامل متوترکسات، سیکلوسپورین، داروهای بیولوژیک، رتینوئیدهای خوراکی و اپرمیلاست (برای بیماری با شدت متوسط) هستند.
- داروهای بیولوژیک: این دسته از داروها که به صورت داخل وریدی تزریق میشوند سیستم ایمنی شما را تغییر میدهند و مانع از بروز پاسخ التهابی توسط سیستم ایمنی میشوند.
- رتینوئیدها: رتینوئیدها تکثیر سلولهای پوست را کاهش میدهند، ولی اگر مصرف آنها متوقف شود، علایم دوباره برمیگردند. عوارض جانبی این داروها شامل ریزش مو و خشکی مخاط است. افرادی که باردار هستند یا ممکن است طی 3 سال آینده باردار شوند، نباید از رتینوئیدها استفاده کنند، زیرا این داروها میتوانند باعث نقصهای مادرزادی در نوزادان شوند.
- سیکلوسپورین: سیکلوسپورین پاسخهای ایمنی را کاهش میدهد و علائم پسوریازیس را کم میکند، اگرچه با کاهش قدرت ایمنی بدن، احتمال ابتلا به عفونتها بیشتر میشود. همچنین، سیکلوسپورین میتواند منجر به مشکلات کلیوی و فشار خون بالا شود.
- متوترکسات: متوترکسات همانند سیکلوسپورین سیستم ایمنی را سرکوب میکند، اگرچه در صورت استفاده در دوزهای پایین ممکن است عوارض جانبی کمتری ایجاد کند. مصرف این دارو میتواند در طولانیمدت عوارض جانبی جدی ایجاد کند و در بارداری توصیه نمیشود. عوارض جانبی آن شامل آسیب کبدی و کاهش تولید گلبولهای قرمز و سفید است.
3. نور درمانی
در این روش از اشعه ماوراء بنفش (UV) یا نور طبیعی استفاده میشود. نور خورشید با کشتن گلبولهای سفیدی که به سلولهای خودی حمله میکنند، به بهبود بیماری کمک میکند. همچنین نورهای ماوراء بنفش UVA و UVB میتوانند باعث کاهش علایم پسوریازیس خفیف تا متوسط شوند.
در اکثر موارد ابتلا به پسوریازیس متوسط تا شدید، باید از ترکیبی از درمانها استفاده شود. همچنین ممکن است بیمار در تمام طول زندگی خود به درمان نیاز داشته باشد. در صورتی که پوست پس از مدتی به روش درمانی انتخابی پاسخ ندهد، روش درمان باید تغییر کند.
خلاصه: پسوریازیس درمان قطعی ندارد ولی انواعی از درمانهای موضعی، خوراکی، تزریقی، و نور درمانی برای کاهش علایم در دسترس هستند.
مطالعه بیشتر: چگونه از پوست خود در برابر پسوریازیس محافظت کنیم؟

سخن پایانی
پسوریازیس نوعی بیماری خودایمنی است که با ایجاد ضایعات پوستی همراه است. شایعترین نوع این بیماری پسوریازیس پلاکی است که با ضایعات پوستهمانند، نقرهای و خارشدار مشخص میشود، اما انواع دیگر این بیماری میتوانند علائم متفاوتی داشته باشند. این بیماری با معاینه فیزیکی و نمونهبرداری از ضایعات پوستی تشخیص داده میشود. در حال حاضر درمانی برای پسوریازیس وجود ندارد، اما انواعی از درمانهای موضعی، خوراکی، تزریقی، و نور درمانی برای کاهش علایم در دسترس هستند.
سؤالات متداول
1. آیا پسوریازیس واگیردار است؟
پسوریازیس مسری نیست و امکان انتقال بیماری پوستی از فردی به فرد دیگر وجود ندارد. لمس یک ضایعه پسوریازیس روی پوست شخص دیگری باعث انتقال بیماری به شما نمیشود.
2. برای درمان بیماری پسوریازیس باید به چه پزشکی مراجعه کنیم؟
برای درمان این بیماری باید به متخصص پوست مراجعه کنید. اگر علائمی مانند درد مفاصل، تب یا کسالت به علایم شما اضافه شوند، باید تحت درمان توسط یک متخصص روماتولوژی هم قرار بگیرید.
3. چه عواملی میتوانند بیماری را تشدید کنند؟
عواملی مانند استرس، مصرف الکل، جراحت یا آسیب پوستی، بعضی داروها (مانند لیتیم، داروهای ضد مالاریا، و بعضی داروهای ضد فشار خون)، و بعضی از عفونتها (مانند گلودرد استرپتوکوکی) میتوانند علائم بیماری صدف پوستی را تشدید کنند. برخی مطالعه هم درباره ارتباط بین کمبود ویتامین دی و پسوریازیس صحبت کردهاند.
4. برای کاهش علائم پسوریازیس، باید چه تغییراتی در سبک زندگی خود ایجاد کنید؟
اقداماتی مانند رسیدن به وزن متناسب، کاهش مصرف الکل و داشتن یک رژیم غذایی سالم (کاهش مصرف چربیهای اشباع و غذاهای حیوانی، افزایش مصرف غذاهای دارای امگا 3 از منابع دریایی و گیاهی، و اجتناب از گوشت قرمز، لبنیات، شکر تصفیه شده و غذاهای فراوری شده) میتوانند احتمال شعلهور شدن بیماری را کاهش دهند.
مقالات مرتبط
:quality(80)/https://static.zeevash.ir/Mag/Article/معرفی-بهترین-شامپو-پسوریازیس-برای-پاکسازی-سر-از-پوسته-ها-hpft.png)
معرفی بهترین شامپو پسوریازیس برای پاکسازی سر از پوستهها
یکی از سادهترین و در دسترسترین روشها برای مدیریت پسوریازیس پوست سر، استفاده از شامپوهای تخصصی پسوریازیس است. این شامپوها با ترکیبات خاص خود به کاهش التهاب، تسکین خارش و پاکسازی پوست سر از پوستهها کمک میکنند. در این مطلب به معرفی بهترین شامپو پسوریازیس با توصیه دارو سازان زیوش میپردازیم.
:quality(80)/https://static.zeevash.ir/Posts/Image/چگونه-از-پوست-خود-در-برابر-پسوریازیس-محافظت-کنیم-jysb.jpg)
چگونه از پوست خود در برابر پسوریازیس محافظت کنیم؟
:quality(80)/https://static.zeevash.ir/Posts/Image/نمایش-کوچک-tzik.jpg)
آشنایی با انواع شامپوهای مو
:quality(80)/https://static.zeevash.ir/Posts/Image/نمایش-کوچک-w3tu.jpg)